Epidermoide und Dermoide sind benigne, angeborene (kongenitale) Tumore. Aufgrund einer Fehlentwicklung in der embionalen Phase werden versprengte Keimzell-Inseln im Neuralrohr eingeschlossen. Die dabei eingeschlossenen Epithelzellen (Epidermoid) oder weiteren Anteile von Hautschichten (Dermoid) bilden zystische Tumore mit Keratin, Cholesterin inklusive Hautanhangsgebilde wie Haare, Drüsen oder sogar Zähne. Das Wachstum dieser Raumforderungen ist linear und nicht exponentiell wie bei malignen Tumoren. Sie können überall entlang der gesamten Neuroachse auftreten.
Epidemiologie
Epidermoide machen ca. 1% aller intrakraniellen Tumore aus und insgesamt ca. 7% aller Raumforderungen im Kleinhirnbrückenwinkel. Das Altersmaximum liegt bei ca. 40 Jahren, wobei das weibliche und männliche Geschlecht gleichermassen betroffen ist. Dermoide (0.3% aller Hirntumore) sind noch seltener als Epidermoide, das Altersmaximum ist früher und Männer sind häufiger betroffen.
Unterschiede Epidermoid / Dermoid
| Merkmal: |
Epidermoid: | Dermoid: |
| Inzidenz | 0.5-1% aller Hirntumore | 0.3% aller Hirntumore |
| Lokalisation | öfters lateral (KHBW) | öfters in oder nahe der Mittellinie |
| Zysteninhalt | Keratin, Cholesterin, tote Zellen | zusätzlich Hautanhanggebilde (Haare, Talg, Zähne) |
| Weiteres | treten eher isoliert auf | zu 50% assoz. mit kongen. Anomalien |
| Meningitiden | mögl. rez. Mollaret Meningitis | Schübe von bakt. Meningitiden |
Klinik
Je nach Lokalisation treten entsprechende Symptome auf. Bei Lage im Kleinhirnbrückenwinkel werden typischerweise Hirnnervenausfälle V, VII oder VIII beschrieben. Rezidivierende Episoden von aseptischen Meningitiden (Mollaret Meningitis) treten gelegentlich bei Epidermoiden auf. Dermoide können eine bakterielle Meningitis verursachen.
Radiologische Befunde
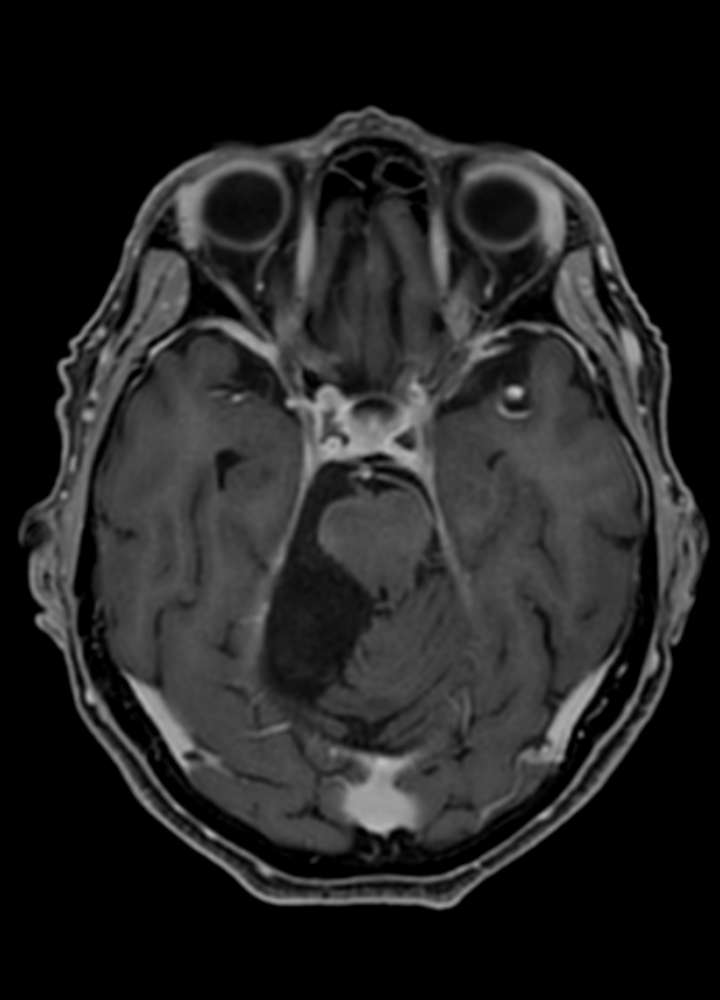
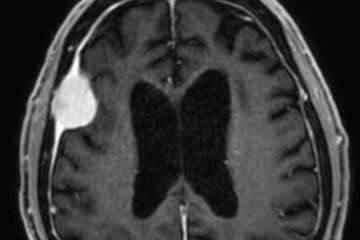
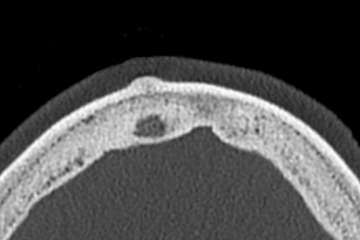
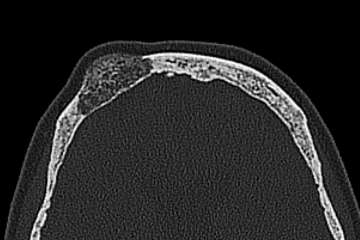
Die häufigsten beschriebenen Lokalisationen sind: Schädelkalotte, suprasellär, Sylvische Fissur, Kleinhirnbrückenwinkel, basilär, hintere Schädelgrube oder spinal (meist thorakale WS). In der MR-Bildgebung sehen (Epi)dermoide ähnlich aus wie Arachnoidalzysten (T1 & T2). Die Randzonen sind jedoch nicht glatt begrenzt sie nehmen kein Kontrastmittel auf. Typischerweise zeigen diese Tumore in der DWI-Sequenz eine Diffusionsrestriktion und können somit von der Arachnoidalzyste unterschieden werden. Auch in der FLAIR Sequenz sind die (Epi)dermoide heller als Arachnoidalzysten.
Differentialdiagnosen
Kraniopharyngeom, Choroidplexus Tumore, Teratom, Lipom, Lymphom
Besonderes / zu beachten
Cholesteatome:
Cholesteateome (nicht: Cholesterol Granulom) sind histologisch gleich wie Epidermoide. Auch hier zeigen sich Epithelzellen, welche in einer abnormalen Gewebeschicht „gefangen“ sind. Das Cholesteatom ist jedoch extradural im Mittelohr zu finden. Häufiges vorkommen bei Patienten mit chronischen Mittelohrentzündungen und daher nicht kongenitaler Natur.
Differenzierung Arachnoidalzyste vs. Epidermoid in der Bildgebung:
| Charakteristikum: |
Arachnoidalzyste: | Epidermoid: |
| Dichte im CT | CSF | leicht höher als CSF |
| Tumorgrenzen | glatt | unscharf |
| Kalzifikationen | nein | in ca. 25% der Fälle |
| Neurovaskuläre Strukturen | verdrängend | umbauend |
| Kontrastmittel (MRI) | selten | nein |
| Diffusion (MRI) | dunkel | hell |
| ADC (MRI) | erhöht | vermindert |
| FLAIR (MRI) | dunkel | dunkel bis hell |
Operationsindikation
Die Therapie der Wahl ist die vollständige chirurgische Resektion. Intraoperativ ist das Gewebe typischerweise perlmuttfarben. Hierbei muss jedoch beachtet werden, dass Zysteninhalte nicht ins Ventrikelsystem auslaufen. Dies kann unter Umständen eine chemische (aseptische) Meningitis (Mollaret Meningitis) provozieren. Eine prä/perioperative Gabe von Steroiden i.v. kann das Risiko hierfür reduzieren. Eine intraoperative Spülung mit Hydrocortison (100mg/L) würde vorbeugend wirken bezüglich eines postoperativen, kommunizierenden Hydrozephalus. Anhaftende Zystenwandanteile sollte man an den vitalen Strukturen (Hirnstamm und neurovaskulären Strukturen etc.) belassen um das Risiko von postoperativen Komplikationen so gering wie möglich zu halten. Oftmals zeigt sich postoperativ eine persistierende Verlagerung der umliegenden Strukturen (Hirnstamm etc.).
Outcome
Das Outcome ist sehr gut. Ein Rezidiv ist selten, kann jedoch vorkommen. Eine postopertive Bestrahlung ist nicht indiziert.